
El Plan Presidencial para el Alivio del SIDA (PEPFAR) a nivel mundial impulsado por George W. Bush (¡lo que uno se entera!) ha ayudado a muchas comunidades que sufren los impactos del VIH.
Para la muestra, un grupo de científicos eligió una comunidad con alto riesgo de infección por VIH, y calculó la esperanza de vida promedio de los individuos antes y después del acceso público a los antirretrovirales:
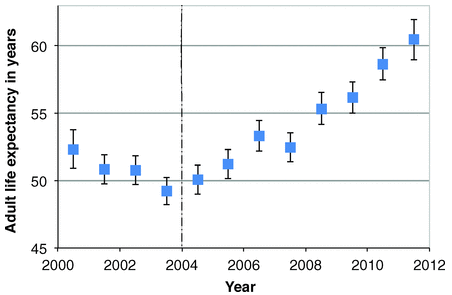
Usando datos de una cohorte de población de más de 101.000 personas en las zonas rurales de KwaZulu-Natal, Sudáfrica, medimos los cambios en la esperanza de vida adulta para 2000-2011. En el 2003, el año antes de que la terapia antirretroviral (TAR) estuviera disponible en el sistema de salud del sector público, la esperanza de vida adulta era de 49,2 años; en el 2011, la esperanza de vida adulta había aumentado a 60,5 años - un aumento de 11.3 años. Con base en la norma de valoración monetaria de vida, los beneficios de supervivencia de la TAR son muy superiores a los costos de proporcionar tratamiento en esta comunidad. Estos aumentos de la esperanza de vida adulta significan el valor social de la TAR y tienen implicaciones para las decisiones de inversión de los individuos, los gobiernos y los donantes.
Vale la pena tener en cuenta: Esta no es la esperanza de vida de una persona diagnosticada con VIH, sino la esperanza de vida de una persona promedio en una comunidad donde el VIH está presente, y hay acceso a los antirretrovirales.
Así es - el acceso público a antirretrovirales aumenta la esperanza de vida de toda la comunidad, ya sea que hayan sido diagnosticados o no con VIH.
En esa misma comunidad se estudió el efecto que tiene el acceso a los antirretrovirales en la propagación del VIH dentro de la comunidad:
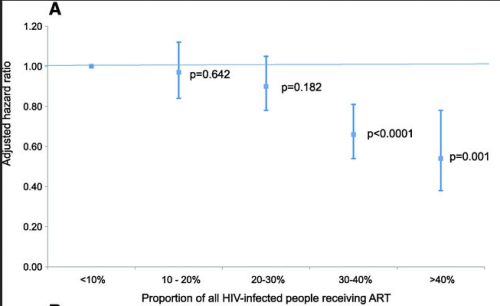
El ensayo hito (HPTN) 052 de la Red de Ensayos de Prevención del VIH en parejas VIH discordantes demostró inequívocamente que el tratamiento con terapia antirretroviral (TAR) reduce sustancialmente la probabilidad de transmisión del VIH a la pareja no infectada por VIH. Sin embargo, ha sido fuertemente debatido si se podrían lograr reducciones sustanciales a nivel de población en la tasa de nuevas infecciones por VIH en entornos africanos del "mundo real" sub-sahariano, donde las parejas estables, que cohabitan, a menudo no son la norma y donde existen considerables problemas operacionales para el desarrollo exitoso y sostenible de tratamiento y atención de un gran número de pacientes. Los datos proceden de una población de las mayores cohorte de estudios prospectivos de África basados (en la zona rural KwaZulu-Natal, Sudáfrica) para dar seguimiento a un total de 16.667 personas que no estaban infectadas con VIH al inicio del estudio, observando las seroconversiones individuales de VIH durante el período del 2004 al 2011. Manteniendo otros factores clave de riesgo de VIH constantes, el riesgo individual de contraer VIH se redujo significativamente con el aumento de la cobertura de TAR en la comunidad circundante local. Por ejemplo, una persona no infectada con VIH que vive en una comunidad con alta cobertura de TAR (30 a 40% de los individuos infectados por VIH en tratamiento antirretroviral) tuvo 38% menos probabilidades de contraer VIH que una persona que vive en una comunidad donde la cobertura de la ART fue baja (<10% de los individuos infectados por VIH en tratamiento antirretroviral).
En conclusión: Entre más personas con VIH dentro de la comunidad tienen acceso a los antirretrovirales, menos posibilidades tiene una persona negativa de contraer el VIH.
Como dice Richard Dawkins: Science, it works... bitches!
(vía ERV)







No hay comentarios.:
Publicar un comentario
Nota: sólo los miembros de este blog pueden publicar comentarios.